Эндометриоз - это состояние, при котором ткань, похожая на эндометрий, разрастается вне полости матки и вызывает хроническое воспаление, боль и иногда проблемы с зачатием. Ранние признаки часто маскируются под "обычные месячные", поэтому важны целенаправленные вопросы и план диагностики эндометриоза. Действовать нужно поэтапно: дневник симптомов, осмотр, УЗИ по показаниям и обсуждение тактики лечения.
Первое, что нужно знать об эндометриозе
- Эндометриоз - не "сильные месячные", а хроническое воспалительное заболевание, где боль - важный диагностический сигнал.
- Эндометриоз симптомы часто усиливаются циклично: до/во время менструации, а затем частично стихают.
- Нормальные анализы и "чистое" стандартное УЗИ не исключают заболевание, особенно при поверхностных очагах.
- Ключ к раннему выявлению - сопоставление болевого профиля, жалоб со стороны кишечника/мочевого пузыря и факторов риска.
- Лечение эндометриоза обычно долгосрочное: цель - контроль боли, качества жизни и фертильности, а не разовый "курс".
Патофизиология: как возникает и прогрессирует эндометриоз
Эндометриоз - это наличие эндометриоидных очагов (клеток, похожих на эндометрий) вне полости матки: на брюшине, яичниках, связках, иногда глубоко в тканях (глубокий инфильтративный эндометриоз). Эти очаги "живут" в гормонально активной среде и поддерживают хроническое воспаление.
Боль формируется не только из‑за самих очагов, но и из‑за раздражения нервных окончаний, локального отёка, микрокровоизлияний, формирования спаек. Поэтому выраженность боли может не совпадать с "размером" изменений, а жалобы часто многокомпонентные: гинекологические, кишечные, урологические.
Важная граница понятия: эндометриоз - не то же самое, что аденомиоз (когда подобная ткань находится в мышечной стенке матки). Состояния могут сочетаться, но диагностируются и ведутся с нюансами.
Ранние клинические маркёры: на что обращать внимание пациентам и врачам
Ориентир - повторяющийся "циклический" паттерн и сочетание симптомов из разных систем. Признаки эндометриоза у женщин чаще становятся заметны, когда вы начинаете фиксировать, что именно болит, когда и что усиливает боль.
- Дисменорея (боль при менструации), которая со временем усиливается, требует больше обезболивающих или "выключает" из привычной активности.
- Боль до менструации (за несколько дней) и/или "хвост" боли после её окончания.
- Диспареуния (боль при половом акте), особенно глубокая, повторяющаяся.
- Боль при дефекации или "кишечные" жалобы, усиливающиеся вокруг менструации (спазмы, ощущение давления, болезненность).
- Урологические симптомы (частые позывы, дискомфорт при наполнении мочевого пузыря), также с цикличностью.
- Тазовая боль вне менструации, которая постепенно становится более постоянной.
- Трудности с зачатием при отсутствии других очевидных причин (это не "симптом боли", но важный маркёр для маршрутизации).
Блок быстрых практических советов
- Сегодня: заведите дневник на 2 цикла - боль (0-10), локализация, привязка к дню цикла, реакция на НПВП, симптомы кишечника/мочевого пузыря, влияние на сон и работу.
- Сегодня: подготовьте для врача список "что именно не даёт жить" (3 пункта) и "что уже пробовали" (препараты/дозы/эффект).
- В течение 1-2 недель: запишитесь к гинекологу, который регулярно ведёт пациенток с подозрением на эндометриоз (это повышает точность клинического предположения).
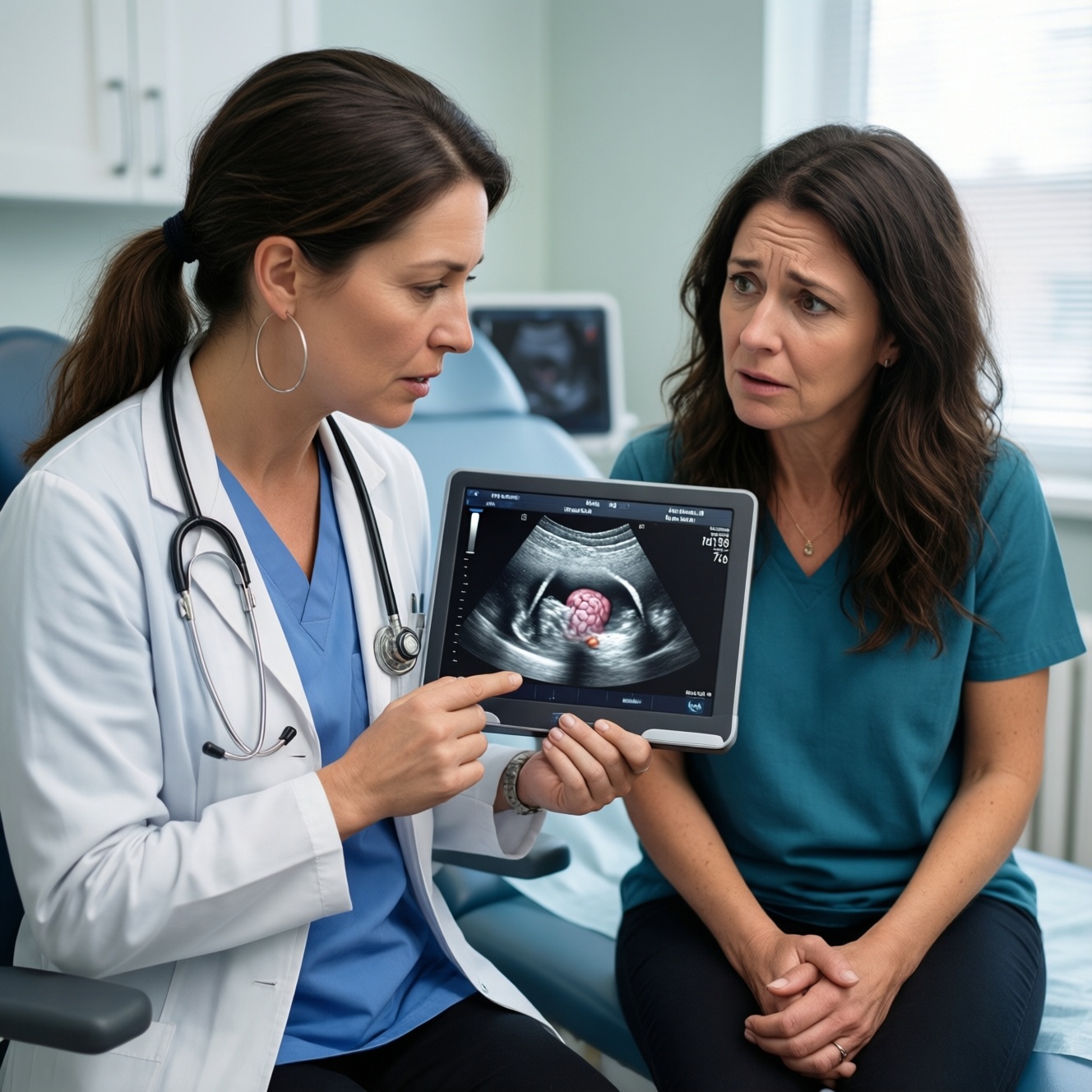
- В течение 1 месяца: выполните УЗИ малого таза по показаниям и по возможности у специалиста, который целенаправленно оценивает признаки эндометриоза (яичники, задний свод, подвижность органов, косвенные маркёры спаек).
- Через 1-3 месяца: совместно оцените ответ на стартовую терапию и качество жизни; при сохранении симптомов - обсуждайте расширенную диагностику и/или направление в профильный центр.
Причины задержки диагноза: системные и клинические факторы
Задержка чаще возникает не из‑за "редкости", а из‑за того, что жалобы перекрываются с другими состояниями, а осмотр и базовые исследования могут быть без явных находок. Типичные сценарии:
- Нормализация боли: пациентка и окружение считают, что "сильные месячные - вариант нормы", поэтому обращения откладываются.
- Подмена диагнозом ЖКТ/мочевого пузыря: цикличные кишечные или урологические симптомы ведут по "не своему" маршруту без объединяющей гипотезы.
- Неполная воронка вопросов: на приёме уточняют только "болит/не болит", но не оценивают динамику по циклу, секс, дефекацию, функциональные ограничения.
- Ограничения УЗИ: при поверхностных очагах и части форм глубокого эндометриоза УЗИ может не показать прямых признаков, особенно если исследование нецелевое.
- Краткосрочный эффект от обезболивающих/КОК: временное улучшение маскирует проблему и создаёт ложное чувство "вылечили".
Мини-сценарии, которые полезно распознавать

- "Каждый цикл - боль и кишечник": спазмы и болезненность при дефекации появляются за 1-2 дня до менструации и исчезают после - повод думать про тазовую причину, а не только про СРК.
- "УЗИ нормальное, но жить мешает": при выраженной цикличной боли отсутствие находок на стандартном УЗИ не закрывает тему - нужна переоценка у специалиста и уточнение тактики.
- "Боль при сексе + тянущие боли в крестце": сочетание часто требует прицельной оценки заднего отдела малого таза и связочного аппарата.
Инструменты диагностики: от анамнеза до визуализации
Диагностика эндометриоза начинается с правильно собранной истории болезни и продолжается инструментальными методами по показаниям. Ни один тест "в одиночку" не является универсальным.
Что обычно действительно помогает
- Структурированный анамнез: начало симптомов, цикличность, боль при сексе/дефекации/мочеиспускании, эффективность НПВП, переносимость гормональной терапии, планы по беременности.
- Осмотр: оценка болезненности, подвижности матки, локальной болезненности сводов, косвенных признаков спаечного процесса.
- УЗИ малого таза: особенно информативно для эндометриом яичников; в ряде случаев позволяет заподозрить глубокие формы по косвенным признакам.
- МРТ: применяется по показаниям, когда нужно уточнить распространённость и анатомию процесса, особенно при подозрении на глубокий инфильтративный эндометриоз.
- Диагностическая лапароскопия: обсуждается индивидуально, когда важно подтвердить диагноз и/или выполнить хирургическое лечение.
Ограничения и типичные ловушки
- "Нормальные анализы" не исключают эндометриоз: лабораторные маркёры не являются надёжным скринингом.
- Не всякая тазовая боль - эндометриоз: требуется дифференциальная диагностика, особенно при атипичном течении.
- Качество визуализации зависит от исполнителя: важен опыт в целенаправленном поиске эндометриоидных изменений.
Короткая дифференциальная диагностика: на что ещё это похоже
| Состояние | Что может совпадать | Подсказки "за/против" в пользу эндометриоза |
|---|---|---|
| Аденомиоз | Болезненные менструации, хроническая тазовая боль | Чаще доминируют маточные симптомы; по УЗИ/МРТ могут быть признаки изменения миометрия. Может сочетаться с эндометриозом. |
| Синдром раздражённого кишечника (СРК) | Вздутие, спазмы, нарушения стула | При эндометриозе чаще выраженная цикличность и связь с менструацией; возможна боль при дефекации именно в пери-менструальные дни. |
| Интерстициальный цистит/болевой синдром мочевого пузыря | Частые позывы, тазовый дискомфорт | При эндометриозе нередко есть и другие цикличные симптомы; нужна оценка гинекологического и урологического профиля параллельно. |
| Воспалительные заболевания органов малого таза | Тазовая боль, дискомфорт | Чаще острое/подострое начало, связь с инфекционными факторами; эндометриоз обычно имеет длительную историю и цикличность. |
| Миома матки | Боль, дискомфорт, давление | Часто доминируют объёмные симптомы и/или кровотечения; при эндометриозе чаще болевой и цикличный профиль, нередко с болью при сексе/дефекации. |
Алгоритм при подозрении: практическая поэтапная тактика
- Сейчас (1-7 дней): соберите данные - дневник симптомов на 4-8 недель, список лекарств и эффектов, вопросы по фертильности и контрацепции.
- Ближайший визит: на приёме попросите оценить именно "цикличность + мультисистемность" и сформулировать рабочую гипотезу: какие формы эндометриоза подозреваются и почему.
- В течение 2-4 недель: выполните обследования по показаниям (обычно УЗИ малого таза; при необходимости - дополнительные методы визуализации).
- Через 1-3 месяца: совместно с врачом оцените динамику на терапии/наблюдении и определите следующий шаг (углубление диагностики, смена терапии, обсуждение хирургии, направление в центр).
Ошибки и мифы, из-за которых теряется время
- Миф: "Если УЗИ без особенностей - эндометриоза нет". Реальность: часть форм не видна на стандартном УЗИ, важен клинический профиль.
- Ошибка: лечить "вслепую" только обезболивающими месяцами без переоценки. Правильнее: ставить срок контрольной точки (обычно через 1-3 месяца) и критерии улучшения.
- Миф: "Беременность обязана вылечить". Реальность: симптомы могут временно изменяться, но это не стратегия лечения и не универсальный эффект.
- Ошибка: не обсуждать цели (боль/качество жизни/планирование беременности). Правильнее: от цели зависит выбор тактики лечения эндометриоза.
- Ошибка: игнорировать вне-менструальные симптомы (кишечник, мочевой пузырь, секс). Правильнее: именно комбинация повышает вероятность верной гипотезы.
Красные флаги: когда нужна срочная оценка
- Острая нарастающая боль в животе, особенно с температурой, рвотой, выраженной слабостью.
- Обморок, признаки внутреннего кровотечения или резкое падение самочувствия.
- Невозможность мочеиспускания, выраженная кровь в моче или стуле.
- Подозрение на беременность на фоне сильной боли и/или кровянистых выделений (исключение внематочной беременности).
Тактика лечения и долгосрочного контроля состояния
Лечение эндометриоза подбирают под цель: купирование боли, сохранение/восстановление фертильности, снижение рецидивов симптомов, улучшение функции кишечника/мочевого пузыря. Обычно комбинируют медикаментозные подходы, немедикаментозные меры и, по показаниям, хирургическое лечение.
Что обычно входит в план
- Обезболивание: НПВП по схеме, которую обсуждают заранее (важно оценивать эффективность и переносимость).
- Гормональная терапия: варианты зависят от противопоказаний, планов беременности и профиля симптомов; цель - снизить активность очагов и воспаления.
- Хирургическое лечение: обсуждается при определённых формах/распространённости, при неэффективности консервативной терапии или при задачах фертильности; важно соотношение пользы и рисков.
- Поддержка качества жизни: сон, физическая активность, работа с тазовой болью (включая реабилитацию/ЛФК по показаниям), коррекция сопутствующей тревоги/депрессии при хронической боли.
Мини-кейс: как выглядит "план на 90 дней"

Ситуация: цикличная тазовая боль, боль при менструации и при сексе, периодические кишечные симптомы; стандартное УЗИ без явной патологии.
- Неделя 1: дневник симптомов + первичный приём, формулировка рабочей гипотезы, обсуждение стартовой терапии боли и вариантов гормональной тактики.
- Недели 2-4: прицельное УЗИ по показаниям; коррекция обезболивания; оценка триггеров и функциональных ограничений.
- Недели 5-8: контрольный визит - если улучшение недостаточное, обсуждение расширенной визуализации/направления в профильный центр.
- Недели 9-12: решение о долгосрочной стратегии (продолжение консервативной терапии, изменение схемы, подготовка к хирургическому этапу при показаниях, план по фертильности).
Практический момент, который пациенты часто ищут в запросе "эндометриоз лечение цена": стоимость сильно зависит от региона, объёма диагностики, необходимости МРТ/операции и уровня клиники. Корректнее заранее запросить у клиники смету по этапам (консультации, визуализация, терапия, возможная хирургия), чтобы сравнивать не "пакеты", а одинаковые шаги.
Краткие ответы на типичные клинические сомнения
Если боль сильная, это точно эндометриоз?
Нет, сильная боль не является специфичным признаком. Но выраженная цикличная боль - веский повод целенаправленно исключать эндометриоз и параллельно продумать дифференциальные диагнозы.
Бывает ли эндометриоз при "нормальном" УЗИ?
Да. УЗИ лучше выявляет эндометриомы и некоторые косвенные признаки, но поверхностные очаги и часть глубоких форм могут не визуализироваться на стандартном исследовании.
Какие эндометриоз симптомы самые "ранние"?
Чаще всего - нарастающая болезненность менструаций, появление боли за несколько дней до менструации и повторяющаяся боль при сексе. Дополнительный маркёр - цикличные кишечные или урологические жалобы.
Можно ли поставить диагноз без лапароскопии?
Во многих случаях формируют клинический диагноз и начинают терапию по совокупности данных анамнеза, осмотра и визуализации. Лапароскопию обсуждают, когда нужно подтверждение и/или планируется хирургическое лечение.
Лечение эндометриоза - это всегда операция?
Нет. Часто начинают с консервативной тактики: обезболивание, гормональная терапия и меры по контролю хронической боли; операция нужна по показаниям и после оценки рисков и целей.
Если планирую беременность, что делать иначе?
Нужно заранее обозначить цель фертильности врачу: это влияет на выбор гормональной терапии и сроки наблюдения. Иногда целесообразно быстрее переходить к специализированной оценке и плану ведения.
Что спросить на приёме, чтобы ускорить диагностику эндометриоза?
Спросите, какая форма эндометриоза подозревается, какие признаки "за/против", какой следующий шаг при отсутствии эффекта через 1-3 месяца и когда нужно направление в профильный центр.