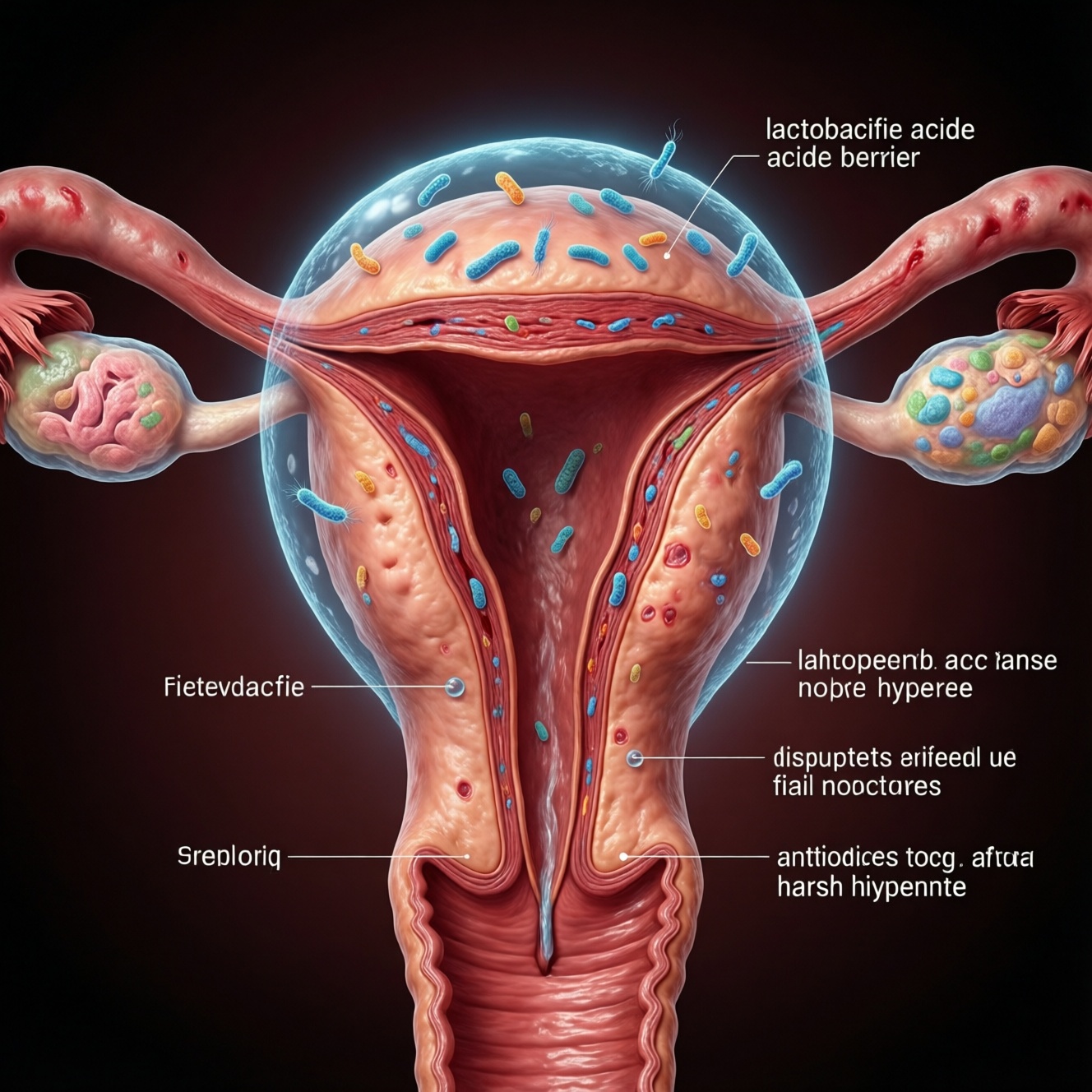
Микробиом влагалища - это сообщество микроорганизмов, поддерживающее кислую среду и защитный барьер слизистой. Баланс нарушают гормональные колебания, антибиотики, спермициды, агрессивная гигиена и инфекции. Поддержание включает осторожную самооценку симптомов, грамотную диагностику у врача и безопасные привычки; самолечение свечами и "пробиотиками" допустимо только по показаниям.
Главные выводы по микробиому влагалища
- Нормальный микробиом влагалища поддерживает местную защиту и устойчивость к условно-патогенной флоре.
- Жжение, зуд, неприятный запах и необычные выделения - повод думать о дисбиозе, но диагноз ставят по обследованию, а не "на глаз".
- Вопрос "как восстановить микрофлору влагалища" начинается с устранения причины (инфекция, антибиотики, раздражители), а не с покупки первого средства.
- Интравагинальные вмешательства (включая свечи для восстановления микрофлоры влагалища) безопаснее использовать только после оценки рисков и цели лечения.
- Пробиотики для женской микрофлоры влагалища могут быть уместны как поддержка, но не заменяют терапию при бактериальном вагинозе/ИППП.
- Контроль эффективности - это динамика симптомов и повторная клиническая оценка при рецидивах, а не постоянные "профилактические" курсы.
Строение и физиологическая роль влагалищной микрофлоры
Влагалищная экосистема зависит от слизистой, местного иммунитета и гормонального фона. При физиологическом состоянии преобладают бактерии, поддерживающие кислую среду, что снижает риск избыточного роста условно-патогенной флоры.
Кому подходит подход "поддерживать баланс": большинству женщин без острых симптомов, при склонности к эпизодам дискомфорта, после факторов риска (например, курс системных антибиотиков) - но с приоритетом диагностики при жалобах.
Когда не стоит заниматься самоназначениями:
- беременность и послеродовый период - любые вагинальные средства согласовывать с акушером-гинекологом;
- боль внизу живота, температура, кровянистые выделения, выраженная болезненность - нужна очная оценка;
- подозрение на ИППП (новый партнер, незащищенный контакт, язвочки/сыпь) - требуется тестирование и лечение по протоколам;
- частые рецидивы (повторяющиеся эпизоды) - важно искать причину и корректировать тактику, а не повторять "тот же курс".
Внутренние и внешние факторы, способные нарушить баланс
Для безопасного "управления рисками" полезно заранее подготовить наблюдение и минимальный набор условий, чтобы не усиливать раздражение и не маскировать симптомы перед обследованием.
Что понадобится (инструменты и доступы):
- короткий дневник симптомов на 7-14 дней: выделения, запах, зуд/жжение, связь с циклом, сексом, средствами гигиены;
- список лекарств за последние 1-2 месяца (антибиотики, гормональные препараты, иммуномодуляторы, местные антисептики);
- информация о контрацепции и лубрикантах (особенно ароматизированные, спермициды);
- доступ к гинекологу/клинике и понимание, какие анализы возможны (в т.ч. ориентировочно уточнить "анализ микрофлоры влагалища цена" в выбранной лаборатории, чтобы не откладывать диагностику);
- нейтральные средства ухода: вода или мягкое средство без отдушек для наружной гигиены, хлопковое белье.
Частые триггеры дисбаланса: гормональные колебания (цикл, послеродовой период, перименопауза), системные антибиотики, частые спринцевания/антисептики, агрессивные ПАВы и отдушки, спермициды, новые половые практики без барьерной защиты, хронический стресс и недосып (через косвенное влияние на иммунную регуляцию).
Клиническая оценка: когда подозревать дисбиоз и какие тесты назначать
Риски и ограничения (важно до любых шагов):
- симптомы дисбиоза и ИППП могут быть похожи; самолечение может смазать картину и отсрочить диагноз;
- частое применение антисептиков и "профилактических" свечей повышает риск раздражения слизистой и рецидивов;
- не используйте вагинальные средства за 24-48 часов до визита/мазков, если врач не рекомендовал иначе;
- при беременности, иммунодефицитных состояниях и после операций схема всегда индивидуальная.
-
Отделите норму от повода для визита.
Умеренные прозрачные/белесоватые выделения без резкого запаха и без выраженного дискомфорта часто физиологичны. Подозрение на дисбиоз - это сочетание симптомов, особенно если они нарастают.
- Срочно (в ближайшие сутки): боль, температура, кровотечение, выраженный отек/болезненность.
- Планово (в ближайшие дни): стойкий запах, зуд/жжение, изменение характера выделений, дискомфорт при сексе/мочеиспускании.
-
Соберите контекст для врача.
Запишите: когда началось, связь с циклом, был ли курс антибиотиков, новые средства интим-гигиены, новый партнер, защищенные ли контакты. Это повышает точность выбора тестов и снижает риск лишних назначений.
-
Пройдите базовый осмотр и микроскопию мазка.
На приеме врач оценивает слизистую, характер выделений, pH (по показаниям) и микроскопическую картину. Это помогает отличать кандидоз, бактериальный вагиноз и неспецифическое воспаление.
-
Добавьте тесты по показаниям, а не "на всякий случай".
Если есть факторы риска или клиника неясна, назначают ПЦР/NAAT на ИППП, посев/ПЦР-панели, иногда расширенные тесты на состав микробиоты. Обсудите, как результат повлияет на тактику, чтобы не сдавать "все подряд".
- При рецидивах: уточняют сопутствующие причины (глюкоза крови/диабет по показаниям, атрофические изменения, дерматозы).
- Перед лечением: согласуйте, нужно ли отменить местные средства и на сколько.
-
Согласуйте план: цель, сроки, контрольные точки.
Попросите врача обозначить: что лечим (инфекция/воспаление/дискомфорт), чем контролируем эффект (симптомы, повторный мазок при необходимости), и что делать при неполном ответе.
Питание, пребиотики и пробиотики: что говорит доказательная база

Питание и добавки могут быть частью поддержки, но не заменяют этиотропное лечение при подтвержденной инфекции. На практике важно избегать крайностей: "лечить микробиом" бесконечными курсами и одновременно игнорировать базовую гигиену и факторы раздражения.
Чек-лист самопроверки результата (через 1-2 недели после изменений или курса терапии, если он назначен):
- Зуд/жжение заметно уменьшились или исчезли без "маскирующих" средств (антисептики, ароматизированные гели).
- Запах не усиливается после секса и в конце дня.
- Выделения вернулись к привычным для вас (по объему и консистенции), без серого/зеленого оттенка и без пены.
- Нет боли при половом акте и при мочеиспускании.
- Вы не используете спринцевания и частые антисептики "для профилактики".
- Если применялись пробиотики для женской микрофлоры влагалища, вы понимаете их роль: поддержка после устранения причины, а не "лечение всего".
- Новые продукты/БАДы не ухудшили ЖКТ и не спровоцировали аллергические реакции.
- При склонности к рецидивам вы обсудили с врачом критерии, когда повторять анализы, а не ориентироваться только на ощущения.
Медикаментозные подходы и немедикаментозные стратегии восстановления
Тактика зависит от диагноза: кандидоз, бактериальный вагиноз, аэробный вагинит, ИППП, атрофические изменения требуют разных подходов. Неправильный выбор часто дает временное облегчение и быстрый возврат симптомов.
Частые ошибки, которые мешают восстановить баланс:
- Пытаться решить вопрос "как восстановить микрофлору влагалища" без диагностики при выраженных симптомах или рецидивах.
- Назначать себе свечи для восстановления микрофлоры влагалища сразу, не исключив бактериальный вагиноз/ИППП/воспаление шейки матки.
- Смешивать несколько местных средств одновременно (антисептик + противогрибковое + "для микрофлоры") без схемы и сроков.
- Спринцеваться (вода, сода, антисептики, "травы") - это повышает раздражение и нарушает самоочищение.
- Использовать ароматизированные прокладки/ежедневки постоянно, особенно при склонности к раздражению.
- Считать "кислые гели" универсальным решением: при воспалении и микротравмах они могут усиливать жжение.
- Принимать пероральные "женские" пробиотики без привязки к диагнозу и без понимания, чем вы измеряете эффект.
- Прерывать назначенный курс при первом облегчении или, наоборот, продлевать его самостоятельно "для надежности".
- Игнорировать лечение партнера/обследование пары там, где это уместно (решает врач в зависимости от диагноза).
План наблюдения и меры для снижения риска рецидивов
Альтернативы выбирают по причине дискомфорта, частоте рецидивов и сопутствующим факторам. Ниже - варианты, когда они уместны, чтобы не "перелечивать" микробиом влагалища.
- Тактика минимальных вмешательств - подходит при слабых, нестойких симптомах без красных флагов: наружная мягкая гигиена, отказ от спринцеваний и отдушек, наблюдение по дневнику 7-14 дней, визит при сохранении жалоб.
- Диагностически управляемая терапия - уместна при выраженных симптомах или рецидивах: сначала мазок/ПЦР по показаниям, затем лечение причины, после - обсуждение поддерживающих мер (включая местные средства, если они реально нужны).
- Коррекция раздражителей и сексуальных факторов - уместна, когда обострения связаны с конкретными триггерами: смена лубриканта на нейтральный, барьерная защита с новым партнером, отказ от спермицидов, бережная техника, достаточная смазка.
- Отдельная ветка при атрофических изменениях - уместна в перименопаузе/менопаузе: обсуждение с врачом локальной гормональной терапии или иных вариантов, потому что "пробиотики/свечи" могут не решать причину сухости и микротравм.
Ответы на частые клинические сомнения по поддержанию баланса
Можно ли понять состояние микробиома влагалища по одному симптому?
Нет: запах, зуд или выделения не специфичны. Нужны осмотр и минимум микроскопия мазка, а при рисках - тесты на ИППП.
Если стало лучше после антисептика, значит причина была "в микробах" и можно повторять?
Временное улучшение не подтверждает диагноз. Частое применение антисептиков повышает риск раздражения и дисбиоза, поэтому повторять стоит только по назначению.
Когда уместны свечи для восстановления микрофлоры влагалища?

Когда врач ставит конкретную цель (например, поддержка после лечения причины) и определяет срок. При активном воспалении или неясной причине симптомов начинать с них не следует.
Работают ли пробиотики для женской микрофлоры влагалища?
Иногда их используют как вспомогательную меру, но эффект зависит от ситуации и не заменяет этиотропную терапию. Если симптомы сохраняются, важнее пересмотреть диагноз и триггеры.
Нужно ли сдавать "расширенный" анализ микрофлоры влагалища всем подряд и как ориентироваться в вопросе "анализ микрофлоры влагалища цена"?
Нет, всем подряд не нужно: чаще достаточно базовой клинической оценки и мазка, а расширение - по показаниям (рецидивы, неясная картина). Цена анализа микрофлоры влагалища различается по методике и панели, поэтому уточняйте, как результат повлияет на лечение.
Можно ли "восстановить микрофлору" только питанием?
Питание и режим снижают нагрузку на организм и помогают убрать триггеры, но при бактериальном вагинозе, кандидозе или ИППП этого недостаточно. При симптомах приоритет - диагностика и лечение причины.